INFORMACJA PRASOWA
Warszawa, 05.10.2015 r.
Idiopatyczne włóknienie płuc
Idiopatyczne włóknienie płuc (ang. idiopathic pulmonary fibrosis, IPF) to choroba należąca do tzw. chorób rzadkich, w której śmiertelność jest wyższa niż w przypadku wielu nowotworów złośliwych, takich jak rak piersi, jajnika czy jelita grubego . Jej rozpoznanie wymaga wielodyscyplinarnego podejścia i współpracy specjalistów chorób płuc, radiologa, a czasem również patologa. W Unii Europejskiej dostępne są już terapie, które spowolniają postęp choroby, które nie są obecnie refundowane w Polsce.
W dniach od 5 do 11 października obchodzimy Światowy Tydzień Idiopatycznego Włóknienia Płuc (IPF World Week). Został on zorganizowany z inicjatywy pacjentów, aby informować ludzi na całym świecie, że idiopatyczne włóknienie płuc to rzadka, przewlekła, śmiertelna i słabo poznana choroba płuc, na temat, której poziom wiedzy jest niedostateczny. IPF nieodwracalnie uszkadza płuca pacjenta i powoduje, że odczuwa on duszność – początkowo w czasie wysiłku, a w miarę postępu choroby również w czasie wykonywania codziennych, prostych czynności jak mycie zębów, czy rozmowa. Każdego roku, w Europie, diagnozuje się ok. 35 000 nowych przypadków zachorowań na IPF. Wszelkie prognozy podkreślają, że z roku na rok liczba ta będzie rosła.
Mechanizm i objawy choroby
Idiopatyczne (nazywane też samoistnym) włóknienie płuc to postępująca choroba płuc o nieznanej przyczynie i nieprzewidywalnym przebiegu, prowadząca do nieodwracalnych zmian w płucach i ostatecznie do zgonu pacjenta. U osób z IPF komórki w tkance otaczającej pęcherzyki płucne ulegają uszkodzeniu i zaczynają umierać. Organizm próbując naprawić uszkodzenie, zastępuje obumarłe komórki fibroblastami, których produkcja jest niekontrolowana. W wyniku tego procesu dochodzi do włóknienia, tj. bliznowacenia i stwardnienia tkanki płucnej, na skutek, czego dochodzi do zaburzeń funkcjonowania pęcherzyków płucnych (nie mogą się one odpowiednio rozszerzać, zmniejsza się również możliwość wymiany gazowej), co prowadzi do zmniejszenia ilości tlenu docierającego do krwi i do tkanek, przez co dochodzi do upośledzenia czynności narządów i niepełnosprawności. Dokładna przyczyna uszkodzenia komórek pęcherzyków płucnych pozostaje nadal niejasna.
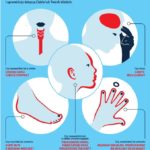
Pierwsze objawy schorzenia to zwykle uporczywy, suchy kaszel, duszność podczas wysiłku fizycznego (takiego, który wcześniej nie powodował duszności) i obustronne trzeszczenia wdechowe słyszalne podczas osłuchiwania klatki piersiowej (można je porównać do dźwięku podczas powolnego rozpinania rzepu) .
Postępująca choroba doprowadza u pacjentów do tego, że trudno im wykonywać proste, codzienne czynności np. rozmawiać przez telefon, myć się czy nawet jeść. IPF obciąża serce i płuca, co może prowadzić do innych schorzeń, takich jak zakażenia w obrębie klatki piersiowej, nadciśnienie płucne i niewydolność serca .
Nieznana przyczyna choroby, czynniki ryzyka
Mimo, że przyczyna IPF pozostaje nieznana, coraz więcej danych wskazuje na to, że czynniki genetyczne mogą odgrywać rolę w rozwoju choroby. U ok 5% pacjentów z IPF choroba występuje również u członków ich rodziny. Przypuszcza się również, że czynnikami sprzyjającymi występowanie IPF mogą być: palenie tytoniu, przebyte zakażenia wirusowa, refluks żołądkowo-przełykowy, narażenie na ekspozycję różnego rodzaju pyłów (np. ze względu na wykonywany zawód) oraz szkodliwe czynniki środowiskowe .
Skala problemu
Według ekspertów, w Polsce, na IPF choruje aktualnie ok. 900 osób. Co roku przybywa średnio ok. 250 nowych pacjentów z rozpoznaniem IPF. Należy jednak mieć na uwadze, że ze względu na niską świadomość występowania choroby, liczba ta najprawdopodobniej nie odzwierciedla miarodajnie skali problemu. Dla porównania w Wielkiej Brytanii, co roku diagnozuje się tę chorobę u ok. 5 000 osób , przy czym mediana czasu przeżycia pacjenta od chwili rozpoznania wynosi 2-5 lat.
IPF występuje głównie pacjentów w wieku powyżej 65. roku życia . Biorąc pod uwagę, że Polacy należą do najszybciej starzejących się społeczeństw UE, problem IPF będzie narastał i skala IPF w Polsce będzie się powiększała.
Diagnostyka IPF w Polsce
Diagnostyka IPF w Polsce jest na chwilę obecną utrudniona. Niska świadomość choroby wśród samych pacjentów i rozpoznanie wymagające współpracy wielu specjalistów utrudniają szybkie postawienie właściwej diagnozy.
Ponadto rozpoznanie IPF może być trudne z uwagi na niespecyficzne objawy i podobieństwo do innych chorób płuc. Postawienie diagnozy wymaga wykluczenia innych przyczyn włóknienia płuc oraz wykonaniu szeregu badań takich jak m.in. wywiad lekarski połączony ze szczegółowym badaniem fizykalnym, badanie czynnościowe układu oddechowego, tomografia komputerowa wysokiej rozdzielczości, a czasem również biopsja płuca czy bronchoskopia.
Postęp choroby i rokowania
Obecnie nie da się przewidzieć, jak szybko choroba będzie postępować u określonego pacjenta. Choroby nie da się wyleczyć, ale można łagodzić jej objawy, spowolnić postęp choroby, wydłużyć życie chorego. Oszacowany wskaźnik przeżycia w IPF wynosi 20–40% po 5 latach, co oznacza, że śmiertelność w IPF jest wyższa niż dla wielu nowotworów złośliwych, w tym raka piersi, jajnika lub jelita grubego .
Leczenie
Do niedawna, po postawieniu rozpoznania, pacjenci otrzymywali leki łagodzące objawy choroby oraz leczące jej powikłania (m.in. tlenoterapia, antybiotykoterapia, leki przeciwkaszlowe i wykrztuśne).
W chwili obecnej optymalne metody leczenia obejmują przyjmowanie leków hamujących włóknienie płuc, tlenu do oddychania oraz rehabilitację pulmonologiczną . Terapia farmakologiczna hamująca włóknienie płuc dostępna jest w krajach Unii Europejskiej, w Polsce nie jest jeszcze refundowana.
Alternatywą terapeutyczną jest przeszczepienie płuc. Do przeszczepienia dochodzi u mniej niż 5% pacjentów z IPF. Ocenia się, że wskaźniki przeżycia po przeszczepieniu u pacjentów z IPF wynoszą: 95% po 30 dniach, 73% po 1 roku, 56% po 3 latach i 44% po 5 latach.
Brak polskojęzycznych serwisów informacyjnych oraz grup zrzeszających chorych na IPF
W Polsce nie są obecnie dostępne, jak ma to miejsce np. w wielkiej Brytanii, polskojęzyczne serwisy edukacyjnych na temat idiopatycznego włóknienia płuc. Nie funkcjonują także stowarzyszenia, fundacje bądź grupy zrzeszające pacjentów chorych na IPF.
prof. dr hab. med. Jan Kuś – specjalista chorób wewnętrznych i chorób płuc, kierownik I Kliniki Chorób Płuc Instytutu Gruźlicy i Chorób Płuc w Warszawie. Przewodniczący Komisji Biotycznej w Instytucie Gruźlicy i Chorób Płuc. W latach 1991-1996 Sekretarz Naukowy Instytutu, przewodniczący Rady Naukowej Instytutu kilku kadencji. Konsultant Krajowy w dziedzinie chorób płuc w latach 2002-2003. Laureat nagrody International Union Against Tuberculosis and Lung Diseases. Członek European Respiratory Society oraz Polskiego Towarzystwa Chorób Płuc. Autor i współautor ponad 200 prac naukowych opublikowanych w polskich i zagranicznych czasopismach, w tym w: Clinical and Experimental Allergy, American Review of Respiratory Diseases, Allergy, Chest, Journal of Allergy and Clinical Immunology, Journal of Clinical Immunology, Clinical Genetics. Redaktor podręcznika chorób płuc, monografii o śródmiąższowych chorobach płuc oraz licznych materiałów na temat zapalenia płuc, gruźlicy i immunologii chorób płuc.
dr n. med. Katarzyna Lewandowska – specjalista chorób wewnętrznych i chorób płuc, adiunkt w I Klinice Chorób Płuc Instytutu Gruźlicy i Chorób Płuc w Warszawie. Szczególnie interesuje się samoistnym włóknieniem płuc, ma pod opieką kilkudziesięciu chorych na włóknienie. Zajmuje się diagnostyką i leczeniem, bierze udział w badaniach nad nowymi lekami stosowanymi w tej chorobie.
Roche
Grupa Roche, z siedzibą główną w Bazylei w Szwajcarii, jest liderem wśród firm zajmujących się dostarczaniem innowacyjnych rozwiązań w zakresie ochrony zdrowia. Siłą firmy są dwa współpracujące działy: farmacja i diagnostyka. Roche, będąc największą na świecie firmą biotechnologiczną, dostarcza szeroką gamę leków stosowanych w takich dziedzinach terapeutycznych jak onkologia, immunologia, choroby zapalne, okulistyka oraz centralny układ nerwowy. Firma jest również światowym liderem w dziedzinie diagnostyki in-vitro, diagnostyki onkologicznej oraz pionierem w zakresie kompleksowej opieki diabetologicznej. Strategia Roche koncentrująca się na medycynie personalizowanej ma na celu dążenie do dostarczania leków i systemów diagnostycznych, które przyczynią się znacząco do poprawy zdrowia, jakości życia oraz przedłużenia życia pacjentów. Firma Roche, założona w 1896 roku, już od ponad stu lat wywiera istotny wpływ na zdrowie i życie pacjentów na całym świecie. Dwadzieścia osiem leków opracowanych przez Roche, w tym ratujące życie antybiotyki, leki przeciwmalaryczne i chemioterapeutyki, znajdują się na liście leków podstawowych Światowej Organizacji Zdrowia. W 2014 r. Grupa Roche zatrudniała 85 500 pracowników na całym świecie i przeznaczyła 8,9 mld franków szwajcarskich na inwestycje w badania i rozwój. Firma osiągnęła wartość sprzedaży na poziomie 47,5 mld franków szwajcarskich. Firma Genentech (Stany Zjednoczone) jest częścią Grupy Roche. Ponadto koncern posiada większościowe udziały w firmie Chugai w Japonii. Więcej informacji o Grupie Roche można uzyskać na stronie internetowej: www.roche.com.
Piśmiennictwo
Hansell A et al. Use of the General Practice Research Database (GPRD) for respiratory epidemiology: a comparison with the 4th Morbidity Survey in General Practice (MSGP4). Thorax 1999;54:413–9
Cottin V and Cordier JF. Velcro Crackles: The Key for Early Diagnosis of Idiopathic Pulmonary Fibrosis? Eur Respir J 2012;40:519–21
NHS. Pulmonary Fibrosis. Symptoms. Available from: http://www.nhs.uk/Conditions/pulmonary-fibrosis/Pages/Symptoms.aspx. Accessed: 21 April 2015
NHS Choices. Idiopathic Pulmonary Fibrosis. Causes. Available from: http://www.nhs.uk/Conditions/pulmonary-fibrosis/Pages/Causes.aspx. Accessed: 21 April 2015
Navaratnam V et al. The Rising Incidence of Idiopathic Pulmonary Fibrosis in the UK. Thorax 2011; 66:462–7
Meltzer EB and Noble PW. Idiopathic Pulmonary Fibrosis. Orphanet J Rare Dis 2008;3: 8